Tijdens de internationale Zeldzame Ziektendag wordt jaarlijks op de laatste dag van februari aandacht gevraagd voor mensen met zeldzame aandoeningen.
In vele landen vinden dan evenementen plaats. Op deze manier hoopt men zeldzame aandoeningen meer in de publiciteit te brengen.
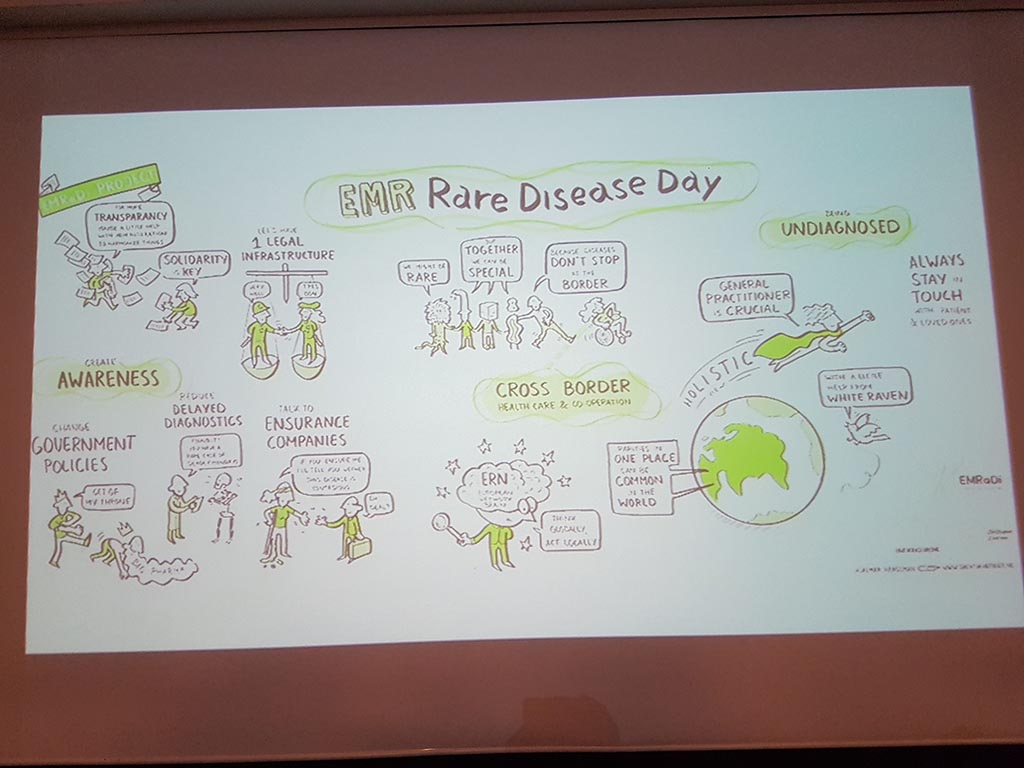
In Nederland organiseert de VSOP (Vereniging Samenwerkende Ouders- en Patiënten Organisatie) het jaarlijkse congres voor Zeldzame Ziektendag. Dit jaar vond het congres plaats op 28 februari in Maastricht. Er waren zo’n 120 internationale deelnemers vanuit vele en verschillende organisaties zoals patiëntenorganisaties, artsen, onderzoeksinstituten en farmaceutische bedrijven. Het thema van de Zeldzame Ziektendag was dit jaar ‘Zeldzame ziekten over de grens: Europa en de Euregio Maas-Rijn’.
De dag startte om 10:15 uur met een welkomst presentatie door Dr. Cor Oosterwijk (directeur VSOP).
Informatie delen, discussiëren en aanbevelingen doen over drie belangrijke thema’s voor zeldzame aandoeningen; awareness, undiagnosed en grensoverschrijdende zorg en samenwerking. Om daarmee te zorgen dat mensen met een zeldzame ziekte sneller een diagnose krijgen en worden doorverwezen naar de juiste expertisecentra en de juiste zorg en begeleiding krijgen.
EMRaDi, Caroline Glaude (projectleider)
EMRaDi staat voor Euregia Meuse-Rhine Rare Diseases (Zeldzame ziekten in Euregio Maas-Rijn). Het project is een grensoverschrijdend samenwerkingsproject. Het omvat ziekenfondsen, universitaire ziekenhuizen, patiëntenorganisaties en een universiteit uit de Euregio Maas-Rijn (EMR). EMR bestaat uit regio’s in België (Vlaamse-, Waalse, Duits sprekende regio), Duitsland (Aken), Nederland (Limburg).
Waarom is coördinatie op Europees niveau noodzakelijk?
- Nationaal beleid is inefficiënt en ineffectief.
- Patiëntaantallen zijn laag en verspreid.
- Behandelpunten zijn gelimiteerd en verspreid.
- Solidariteit versterken.
Dit is bereikt door regelgeving op politiek niveau: in 2000 de Orphan Drug Regulation, 2008 communicatie op Europees niveau, 2009 aanbeveling rare diseases, 2011 patiëntenrechten bij grensoverschrijdende zorg.
In maart 2017 zijn 24 European References Networks (ERN’s) gestart. Zij adviseren zorgverleners ten gunste van de patiënten. De ERN;s zijn momenteel actief binnen met 900 afdelingen in meer dan 300 ziekenhuizen. Tot 2018 hebben meer dan 250 patiënten direct profijt gehad van de ERN’s.
De volgende initiatieven zijn gaande:
- Revisie van de orphan drug regulation.
- Rare2030: nadenken voor Europees beleid.
- ERN: uitbreiden en opzetten van ERN’s.
- Referentie centra integreren.
Grensoverschrijdende zorg is niet alleen een groot voordeel voor mensen die (relatief) ver in hun eigen land zouden moeten reizen voor behandeling maar ook als bepaalde expertise niet (snel) voorhanden is in het eigen land. Een concreet voorbeeld is een patiënt in Luik. Het ziekenhuis in Maastricht is een half uur rijden, Brussel 2 uur.
EMRaDi is in 2006 gestart als samenwerking met drie doelstellingen:
- Transparantie waar welke diensten beschikbaar zijn.
- Modellen opzetten: Hoe vindt de patiënt de goede weg.
- Hoe kunnen zorgverleners en patiëntenverenigingen grensoverschrijdend samenwerken om zo patiënten en hun familie te helpen?
Doelstelling 1 is onderzocht door verzamelen van data, een literatuur onderzoek en onderzoek onder patiënten en het vergoedingssysteem.
Voor doelstelling 2 zijn scenario’s onderzocht voor een beperkt aantal zeldzame aandoeningen (klein beginnen), wat aangeboden is als Europese aanbevelingen. Gekozen is voor 8 neurologische aandoeningen.
De ervaring leert dat het de voorkeur heeft om:
- Grensoverschrijdend (eigen land heeft voorkeur, want hoe zit het met vergoeding).
- Te letten op plaats van behandeling (Nederland heeft zorg meer gecentraliseerd, België heeft meerdere centra).
- Te letten op coördinatie (patiënt wordt meestal de expert).
- Te letten op de kosten voor de patiënt.
Doelstelling 3 geeft de aanbevelingen aan:
Gedurende het project:
- Verhoog bewustzijn.
- Inventariseer de behoeften door te luisteren naar patiënten, families en professionals.
- Bouw en verbeter de netwerken met clinici en huisartsen.
- Bereik een grote hoeveelheid mensen en verbeter de kwaliteit van hun leven.
Na het project:
- Zorg dat je in de frontlinie bent van Europese ontwikkelingen.
- Open de mogelijkheid van nieuwe financieringsbronnen in onderzoek en innovatie.
- Wees een model voor zeldzame ziekten.
- Reduceer de gezondheidskosten.
Sigrid Hendriks (VSOP)
In de eerste plaats werd er nog maar eens bij stil gestaan wanneer een ziekte zeldzaam is. Een aandoening wordt ‘zeldzaam’ genoemd als die voorkomt bij minder dan 1 op 2.000 mensen. Toch zijn zeldzame aandoeningen gezamenlijk allesbehalve zeldzaam, omdat er zo’n 7.000 zeldzame aandoeningen bestaan.
In Nederland zijn er ruim 1 miljoen mensen die leven met een zeldzame aandoening. In driekwart van de gevallen openbaart de aandoening zich tijdens de kindertijd. Van alle zeldzame aandoeningen is 80 procent genetisch en erfelijk.
Sigrid Hendriks, beleidsmedewerkers van de VSOP, koepelorganisatie voor verenigingen van ouders en patiënten met een zeldzame ziekten, hield daarom een presentatie over het belang van ‘awareness’ tijdens de EMR-Zeldzameziektendag.
“Stel, je wilt een auto kopen,” hield zij het publiek voor. “Je komt een model tegen dat je niet eerder hebt gezien en besluit deze bijzondere bolide te kopen. Maar zodra je in je nieuwe voertuig rijdt, zie je de auto ineens veel vaker op de weg.
En zo gaat het ook met zeldzame aandoeningen.” De uitspraak van Johan Cruijff is hier meer dan op z’n plaats: ‘je gaat het pas zien als je het door hebt.’
Sigrid Hendriks vertelde dat op het gebied van zeldzame aandoeningen nog veel winst te behalen is aan zichtbaarheid, bekendheid en alertheid.
“Vooral artsen dienen beter bekend te zijn met zeldzame aandoeningen. Dit met het oog op vroegsignalering en de juiste begeleiding, behandeling en doorverwijzing van patiënten.
Door middel van events – zoals de zeldzameziektendag – publicaties en publiciteit draagt de VSOP bij aan meer bewustwording in de samenleving,” vertelde ze vervolgens over de rol van de VSOP.
Sigrid Hendriks nam tijdens haar presentatie het publiek mee langs een aantal mooie voorbeelden van campagnes die bijdragen aan meer bekendheid van bepaalde zeldzame aandoeningen. Vooral ALS (Amyotrofische Laterale Sclerose, een ziekte van de zenuwcellen die de spieren aansturen) heeft de laatste jaren veel aandacht gekregen op deze manier.
Denk bijvoorbeeld aan de ‘ALS Ice Bucket Challenge’, waarbij mensen over de hele wereld ijswater over elkaar gooiden en dit deelden via sociale media. Of de ALS City Swim, waarbij deelnemers twee kilometer door de Amsterdamse grachten zwemmen om aandacht te vragen voor de ziekte. En dan ken je vast ook wel de billboards met een foto van een ALS patiënt, met de tekst ‘Ik ben inmiddels overleden.’
Maar omdat er meer dan 7.000 verschillende zeldzame aandoeningen zijn, is het zeer lastig om voor elke aandoening apart publiciteit te vragen, benadrukte Hendriks ook nog maar eens goed.
Jean Muris Huisarts (HAG Maastricht)
Pleit voor langere consulttijd. Huisarts heeft 10 minuten de tijd om een diagnose te stellen. In Nederland (anders dan België), krijg je via huisarts toegang tot gezondheidszorg (ziekenhuis).
Huisartsen registreren via code systeem waar de patiënt last van heeft. Dit geeft een registratie. Vroeger waren dit groene kaarten, nu RNH (Registratie Net Huisartsenpraktijken). Het is ingewikkeld. Orphanet codes 31 000 geven aan of de aandoening zeldzaam is.
Jean Muris heeft 18 huisartsenpraktijken onderzocht. Daaruit blijkt dat zeldzame aandoeningen gemist worden (zie wisselend beeld in diagram afbeelding). Sommige artsen vragen niet genoeg door (bv noteren ontwikkelingsachterstand, maar vragen niet welke).
Als bekend is met welke aandoening een patiënt te maken heeft, krijgt hij informatie mee van thuisarts.nl. Daar moet een stukje staan over de aandoening.
Els Vergouwen
Els geeft een lezing over haar zoon met Kabuki. Het ingewikkelde zorgpad, de diagnose, het verloop van zijn ziekte, het starten van een patiëntenvereniging.
Simon Kleijkers
Simon is huisarts en maakt deel uit van het huisartsen intiatief ‘Witte Raven’.
In Nederland: 1e lijns zorg: huisarts, laagdrempelig, 2e lijn is het ziekenhuis, 3e lijn is een expertise centrum.
In Nederland zijn plm. 10 000 huisartsen werkzaam waarvan 40% in een groepspraktijk, 40% in een gedeelde praktijk met twee huisartsen en 20% werken alleen.
Een huisarts heeft gemiddeld 2100 patiënten. Daarvan hebben 100-150 een zeldzame aandoening. Diagnostiek is moeilijk, expertise op gebied van zeldzame aandoeningen van huisarts is beperkt. Toch is de huisarts meest geraadpleegde hulpverlener, kent vaak het hele gezin, heeft een goede gesprekstechniek en een holistische blik (anders dan specialist). Huisarts kan bij verwijzing aangeven als het vermoeden bestaat voor een zeldzame aandoening, dan kan de specialist alerter zijn. Zijn onderbuikgevoel kan een belangrijke indicatie zijn. Onderbuikgevoel wordt gecodeerd als OOK (onuitstaanbare onverklaarbare klacht). Witte Raven zoekt naar de oorzaak van OOK.
Prof. Dr. Connie Stumpel, klinisch geneticus (MUMC)
Moeten we verder zoeken naar oplossingen in onopgeloste zeldzame aandoeningen? JA
- Voor het toekomstperspectief van de patiënt.
- Voor het toekomstperspectief van de zorgverlener.
- Betere gezondheidszorg door een correcte diagnose.
- Betere genetische begeleiding.
Er vinden veel ontwikkelingen plaats in medisch onderzoek/genetisch onderzoek. Nieuwe informatie kan leiden tot betere begeleiding van de patiënt. Niet elke zeldzame aandoening heeft een genetische oorzaak (80%), het kan ook ontstaan door infectie.
Hoe verder?
- Awareness!
- Voorlichting aan studenten en collega’s.
- Platformen creëren voor patiënten en professionals (VSOP met ZON ‘ziekte onbekend’, Witte Raven, UMC’s EMRaDi, ERN’s).
Conclusie:
- Wees alert.
- Geef het niet op.
- Leer van elkaar.
- Care share cure!
Matthew Bolz-Johnson (Eurordis)
Rol van de ERN’s:
- Cross border patiënt stromen groeien.
- Implementatie van de CBI-IC administratie.
- Declareren van kosten moet worden vereenvoudigd.
- Informatie campagne over NCP’s (National Contract Points) en de rechten van patiënten.
- In de NCP’s zouden geïnvesteerd en ontwikkeld moeten worden met als doel toegang en zichtbaarheid te vergroten.
- ERN’s worden gezien als het EU-vlaggenschip initiatief.
ERN visie is dat de kennis reist en niet de patiënt!
Prof. dr. Nicoline Hoogerbrugge (ERN GENTURIS/Radboud UMC)
ERN Genturis:
- Overzicht waar expertise te vinden is in Europa.
- Medische experts volgende laatste Europese richtlijnen.
- Patiënten informatie in eigen taal.
- Mogelijkheid om mee te doen aan onderzoek zodat de zorg in de toekomst verbetert.
Huidige situatie:
- Veel patiënten zijn nog niet geïdentificeerd.
- Grote variatie in klinische uitkomstmaten die resulteren in verslechterde prognose en onnodige kosten.
- Richtlijnen missen en zijn niet goed geïmplementeerd.
- Vrijwel geen patiëntenregistratie en biobanken.
- Gelimiteerde onderzoeksprogramma’s.
- Gefragmenteerde patiënt empowerment activiteiten.
Prof. dr. René Westhovens (UZ Leuven)
Het plan zeldzame ziekten België wordt gefinancierd door koning Boudewijn Stichting.
Eén van de onderwerpen die hij met ons deelde waren de bedenkingen bij de implementatie van de netwerken zeldzame ziekten.
Tot op heden zijn er geen conflicten bij de eerste netwerkvergaderingen. De eerste focus ligt op aandoeningen waarvan er experten zijn die ook betrokken zijn in de ERNs. Er is sprake van zeer goede participatie van patiënten vertegenwoordigers. Hierbij is belangrijk niet te lobbyen maar inhoudelijk te participeren. Het belang van een voorzitter is om de algemene lijnen te bewaken.
Uitdagingen: niveau van registratie/interactie tussen registers multi-orgaan aandoeningen/ERN overschrijdend betrekken van 1ste lijn/andere health professionals. Verder is deze implementatie actueel vrijwilligerswerk! Enkel ziekenhuisfuncties zeldzame ziekten hebben een betaalde coördinator.
Paneldiscussie
In het middagprogramma was ruimte voor discussie. Er werden zogenaamde ‘rondetafelgesprekken’ gehouden waarbij de congresgangers uit alle gelederen: vanuit de hoek van de zorgprofessionals, patiënten tot patiëntenorganisaties met elkaar van gedachte konden wisselen over de thema’s awareness, undiagnosed en grensoverschrijdende gezondheidszorg en samenwerking.
Ook werd gepraat over het enorme aantal mensen dat rondloopt met vage klachten en soms pas na jaren of misschien wel nooit te horen krijgt dat ze een zeldzame ziekte hebben.
Uiteindelijk werden verschillende oplossingen aangedragen. Een van de oplossingen om meer ‘awareness’ te verkrijgen – en zo ook een lans te breken voor de vele ongediagnosticeerden, zou zijn om de artsenberoepsorganisaties allemaal een speciale scholing over zeldzame ziekten te laten opnemen in hun opleidingsprogramma. De VSOP heeft deze scholing gemaakt en is hiervoor de lobby gestart.
De ideale situatie voor de toekomst: een consult vindt plaats met patiënt – arts – expert.
Wat kwam uit de panel discussie naar voren:
- ‘Be angry together’ (emotie om tot activiteit te komen).
- Betere regelgeving met betrekking tot vergoedingen.
- Platforms voor patiënten en professionals in de zorginstellingen.