De opkomst van de laser in de dermatologie bracht een ware revolutie teweeg in de behandeling van verschillende huidaandoeningen. Lasertechnologieën hebben de weg vrijgemaakt voor zowel cosmetische als medische toepassingen, waardoor dermatologen een scala aan effectieve en veilige behandelingsmogelijkheden ter beschikking kregen. In dit artikel beschrijven wij in vogelvlucht de geschiedenis, de hedendaagse toepassingen en de toekomst van deze speciale behandelmodaliteit.
Lasers in de dermatologie kunnen worden gecategoriseerd op basis van hun golflengte en gebruik (zie tabel 1). Er wordt onderscheid gemaakt tussen ablatieve en niet-ablatieve lasers. Kort samengevat geldt het volgende: ablatieve lasers, zoals de CO2– en Erbium-YAG-lasers, verwijderen dunne huidlagen voor onder andere resurfacing en rimpelvermindering. Gefractioneerde lasers, inclusief de gefractioneerde CO2– en Erbium-YAG-lasers, creëren gecontroleerde microscopische schade voor huidverbetering. Niet-ablatieve lasers, zoals de Nd:YAG- en diodelasers, verwarmen diepere weefsels zonder de huid te verwijderen. Deze worden onder andere gebruikt voor vasculaire laesies, huidverstrakking en ontharing. Pulsed dye-lasers (PDL) zenden laserlicht uit van een golflengte dat wordt geabsorbeerd door hemoglobine, waardoor deze effectief zijn tegen vasculaire letsels, terwijl de alexandriet- en robijnlasers geschikt zijn voor pigmentatievermindering en ontharing. De kaliumtitanyl-fosfaat (KTP)-laser wordt gebruikt voor vasculaire en gepigmenteerde letsels. Verder zijn sommige lasers quality-switched (Q-switched), zoals de Nd:YAG-, robijn-, alexandriet- en picoseconde (pico)-lasers, dat wil zeggen dat ze zeer korte, intense pulsen van laserlicht kunnen genereren. Ze worden gebruikt voor o.a. tatoeageverwijdering, ontharing, pigment en huidverbetering.
Het woord laser is een acroniem van light amplification by stimulated emission of radiation (in het Nederlands: lichtversterking door gestimuleerde uitzending van straling). Iedere laser bevat een lasermedium, dat is een materiaal of gasmengsel dat door licht of elektrische stroom gefaseerde fotonen kan uitzenden (gestimuleerde emissie). Lasers worden regelmatig genoemd naar hun lasermedium. De introductie van lasers in de dermatologie vond plaats in de vroege jaren zestig. Maiman demonstreerde in 1960 het eerste functionerende laserapparaat, een robijnlaser, en in 1964 werd de Nobelprijs uitgereikt voor fundamenteel onderzoek in kwantumelektronica, wat de basis heeft gevormd voor de constructie van hedendaagse lasers. [2] Lasers werden vervolgens gauw toegepast in verschillende domeinen: telecommunicatie, luchtvaart, ruimtevaart, fotografie, computertechnologie en geneeskunde. In de jaren 60 en 70 volgden veel ontwikkelingen in de dermatologische toepassingen van laserapparaten, waaronder de behandeling van gepigmenteerde, (pre)maligne en vasculair letsels. In 1984 ontwikkelde de Food and Drug Administration (FDA) de eerste richtlijnen voor het gebruik van lasers voor dermatologische letsels. In de jaren 80 en 90 werden de eerste gefractioneerde lasers geïntroduceerd, wat de effectiviteit van de behandelingen aanzienlijk verbeterde en de hersteltijd voor patiënten verkortte. In de jaren 90 werden de toepassingen van lasers beschreven voor huidverbetering, huidverjonging en ontharing, waarbij Peter Velthuis de toepassingen van dermatologische lasers in Nederland heeft vergroot.
De koolstofdioxidelaser (CO2-laser) en de erbium-gedopeerde yttrium-aluminium-granaat laser (Erbium:YAG- of Er:YAG-laser) zijn twee (gefractioneerde) ablatieve lasers met een bijzondere plaats in de hedendaagse praktijk. Bij de CO2-laser wordt koolstofdioxide gebruikt om laserenergie te genereren, terwijl de Er:YAG-laser laserenergie genereert door het gebruik van geactiveerde erbiumionen in een kristallijn medium.
De doelwitchromofoor voor beide is water; dit resulteert in fotomechanische en fotothermische effecten in de huid waardoor ze een ablatieve werking hebben. Dankzij de golflengte van de CO2-laser (10600 nm) en variabiliteit in duur van output (gepulst, continu), kan de CO2-laser thermische effecten bereiken in zowel de epidermis als de diepe dermis (afbeelding 1). De CO2-laser is hierdoor breed toepasbaar voor verschillende medische indicaties, waaronder rhinophyma, actinische keratose/cheilitis, hypertrofische littekens, keloïd, epidermale naevi, neurofibromen en chondrodermatitis nodularis helicis. [1-2]

Afbeelding 1. Schematische weergave van de penetratiediepte in de huid van enkele ablatieve en non-ablatieve (fractionele) lasers. [3]
De Er:YAG-laser heeft een golflengte van 2940 nm en heeft doorgaans een kortere pulsduur dan de CO2-laser. Met een kortere golflengte en hogere absorptiecoëfficiënt voor water, kan de laserenergie van de Er:YAG-laser fijnere, preciezere weefselablatie bereiken en is de energetische penetratie lager, deze bereikt de epidermis en (oppervlakkige) dermis (afbeelding 1). De Er:YAG-laser heeft daardoor eerder een fotomechanisch effect (in tegenstelling tot een fotothermisch effect). [1] Doordat er minimale thermische effecten zijn is er ook minder collageencontractie dan bij de CO2-laser. Lang gepulseerde Er:YAG bereikt hierdoor doorgaans betere klinische resultaten dan kort gepulseerd Er:YAG, en heeft minder bijwerkingen dan de CO2-laser. De Er:YAG-laser is bruikbaar voor onder andere acnelittekens, epidermale naevi, rhinophyma en neurofibromen. [2]
Naast bovenstaande medische indicaties worden de CO2- en Er:YAG-lasers ook toegepast voor huidverstrakking, rimpelvermindering en huidtextuurverbetering. De Er:YAG-laser werkt door gecontroleerde ablatie van de epidermis. De laserenergie wordt geabsorbeerd door het intra- en intercellulaire water, wat resulteert in verdamping en verwijdering van dunne huidlagen. Deze gecontroleerde verwijdering stimuleert collageen- en elastinesynthese, wat leidt tot een gladdere huidtextuur, vermindering van fijne lijntjes en verbeterde stevigheid. De precisie van de Er:YAG-laser maakt het mogelijk om nauwkeurig de diepte van de behandeling te regelen, waardoor het geschikt is voor oppervlakkige en diepere resurfacing.
De CO2-laser werkt door een vergelijkbaar ablatieproces. De gefractioneerde CO2-laser zendt de laserstralen uit in de vorm van microscopische kolommen, waardoor er gecontroleerd epidermale (en dermale) schade gecreëerd wordt, omringd door gezond huidweefsel (zie afbeelding 1). Dit voorkomt excessieve thermale necrose, activeert het intrinsieke genezingsproces van de huid en bevordert collageensynthese. Het is geschikt voor fotobeschadigde huid, rimpels, dyschromieën, atrofische littekens en ongelijkmatige huidtextuur. Vanwege de potentieel langere hersteltijd en meer uitgesproken resultaten, kan het geschikter zijn voor patiënten met duidelijkere/ernstigere huidproblemen.
Lasertechnologie is continu in ontwikkeling. Zo worden er nieuwe lasers ontwikkeld met unieke eigenschappen waardoor deze voor specifieke aandoeningen nauwkeuriger ingezet kunnen worden, maar ook reeds bestaande lasers worden verbeterd en waar mogelijk ook gecombineerd waardoor deze nog veiliger, effectiever en breder toepasbaar worden.
Er vindt steeds meer een verschuiving plaats naar niet-invasieve lasers die minimale of geen hersteltijd vereisen. Dit vindt met name een drijfveer vanuit de groeiende cosmetische toepassingen van lasers. De cosmetische hulpvraag komt steeds frequenter voor in de spreekkamer, mede vanwege de opkomst van sociale media en het concept van ‘flawless skin’ (perfecte huid). Het gebruik van filters om de huid op foto’s te egaliseren wordt steeds vaker toegepast. Bij deze behandelwens hebben lasers met een korte downtime en collageenstimulerende eigenschappen de voorkeur.
Lasers zullen ook mogelijk steeds meer gebruikt gaan worden voor medische indicaties, al dan niet in combinatie met andere behandelmodaliteiten. Denk aan verbeterde absorptie van lokaal aangebrachte medicijnen (laser-assisted drug delivery) of stamceltherapie in combinatie met lasertherapie voor bijvoorbeeld wondgenezing. [4-5] Het nut van laser-assisted drug delivery wordt in het bijzonder bij hypertrofische littekens en keloïden steeds meer duidelijk en ook al meer toegepast. Combinatiebehandelingen vergroten de effectiviteit. In eerste instantie vindt er een vaatlaserbehandeling plaats (bijvoorbeeld middels PDL/KTP/Nd:YAG), hetgeen erytheem en inflammatie vermindert. Vervolgens wordt de fractionele CO2-laser gebruikt om toegang tot de dermis te creëren. Ten slotte wordt een lokaal medicijn aangebracht, bijvoorbeeld een topisch corticosteroïd, zoals clobetasol in zalf of triamcinolonacetonide intralesionaal, maar ook mogelijk is 5-fluorouracil in crème. [6] De behandeling, of een deel ervan, afhankelijk van wat nog nodig is, wordt meerdere malen herhaald(afbeeldingen 2, 3 en 4).
Ten slotte zullen de dermatologische indicaties van lasers verbreden, een recent voorbeeld is de toepassing van Er:YAG bij de ziekte van Hailey-Hailey. [7] Al met al zullen lasers steeds meer behandelopties bieden waardoor behandelingen meer gepersonaliseerd kunnen worden, om zo doelgerichter te werken met zo min mogelijk downtime en bijwerkingen.
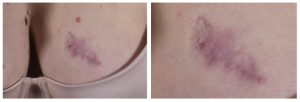
Afbeelding 4. Litteken na initieel 3 KTP behandelingen en onvoldoende resultaat fraai resultaat na eenmalige combinatie KTP, gefractioneerde CO2 en clobetasolzalf.
De opkomst van de laser in de dermatologie heeft een ware revolutie teweeggebracht in de behandeling van verschillende huidaandoeningen. Lasertechnologieën hebben de weg vrijgemaakt voor zowel cosmetische als medische toepassingen, waardoor dermatologen een scala aan effectieve en veilige behandelingsmogelijkheden ter beschikking hebben gekregen. Dit artikel beschrijft in vogelvlucht de geschiedenis, de hedendaagse toepassingen en de toekomst van deze speciale behandelmodaliteit. Lasertechnologie blijft in continue ontwikkeling waardoor het steeds veiliger en effectiever wordt, maar ook meer gepersonaliseerd en voor meer aandoeningen gebruikt kan worden.
Laser – dermatologie – huidverbetering – ablatief en non-ablatief – geschiedenis – toekomst
B. Razoki (Aios dermatologie, Maastricht UMC+),
T. Brinkhuizen (Dermatoloog, Maastricht UMC+ / Catharina Ziekenhuis Eindhoven)[/vc_column_text]Bron: Nederlands tijdschrift voor Dermatologie & Venereologie, jaargang 33, nr.9, oktober 2023, blz.9-12