Tijdens de internationale Rare Disease Day (Zeldzame Ziektendag) wordt jaarlijks op de laatste dag van februari aandacht gevraagd voor mensen met zeldzame aandoeningen.
In vele landen vinden dan evenementen plaats. Op deze manier hoopt men zeldzame aandoeningen meer in de publiciteit te brengen.
In Nederland organiseert de VSOP (Vereniging Samenwerkende Ouders- en Patiënten Organisatie) het jaarlijkse congres voor Zeldzame Ziektendag. Dit jaar vond het congres plaats op 28 februari in Congrescentrum NBC in Nieuwegein. Er waren zo’n 150 deelnemers vanuit vele en verschillende organisaties zoals patiëntenorganisaties, artsen, onderzoeksinstituten en farmaceutische bedrijven. Het thema van de Zeldzame Ziektendag was dit jaar ‘De diagnose: Zeldzaam Belangrijk!’ Tijdens de bijeenkomst deelden onderzoekers en patiënten, (persoonlijke) ervaringen.
De dag startte om 9:45 uur met een aantal plenaire presentaties ‘van symptomen naar diagnose’. Na een welkomswoord werd gestart met een aantal presentaties van zowel een ouder als diverse artsen en een vertegenwoordiger van de VSOP:
- Vera Tomassen deelde haar persoonlijke en aangrijpende verhaal als Mantelmama van haar kind. Een bijzondere uitspraak: wanneer niets zeker is, is alles mogelijk’.
- Dr. Manna Alma presenteerde de resultaten van haar onderzoek naar diagnostische vertraging. De meeste belangrijke punten zijn hieronder samengevat in een aparte sectie.
- Drs. Arja Broenland en Dr. Jan Maarten van der Zwan schetsten een beeld van ‘kankerzorg in beeld: zeldzame kanker.
Na hun presentatie overhandigden zij een rapport hierover aan Dr. Erik Gerritsen (Secretaris Generaal Ministerie VWS). Vervolgens werd een serie van drie parallelle workshops georganiseerd met als doel per workshop met een aantal aanbevelingen te komen die daarna door de VSOP worden opgepakt.
De volgende onderwerpen kwamen aan bod in deze eerste serie workshops:
- Aanbevelingen voor diagnostiek zeldzame oncologische aandoeningen (Prof. Dr. Carla van Herpen en Dr. Ir. Annemiek Kwast).
- Aanbevelingen voor algemene awareness en voorlichting publiek (Klaas Doslma en Drs. Erik van Uden).
- Aanbevelingen voor awareness en voorlichting publiek (Dr. Manna Alma en Drs. Marianne Nijhuis).
Na de (netwerk) lunch was weer een aantal plenaire presentaties en ditmaal met de onderwerpen:
- Terugkoppeling van de workshops.
- Prof. Dr. Irene van Langen en Linda Koehorst hadden voor hun presentatie als titel gekozen ‘voorkomen net zo belangrijk? Ervaringen met brede dragerschaps-screening in het noorden van Nederland. Hierbij kwamen ook ethische aspecten aan de orde zoals het al dan niet willen weten van de ouders van allerlei ziekten die zijn ontdekt met behulp van de hielprik.
- Prof. Dr. Martina Cornel ging uitgebreid in op de neonatale hielprikscreening.
- Prof. Dr. Han Brünner sloot deze serie presentaties af met ‘Solve-RD: de Europese weg naar de diagnostiek van de toekomst voor zeldzame ziekten’.
Daarna was de tweede serie workshops:
- Aanbevelingen voor de organisatie en kwaliteit van de zorg (Prof. Dr. Gerlof Valk en Peter Verhoeven).
- Aanbevelingen voor onderzoek (Prof. Dr. Gerard Wagemaker en Dr. Judith van der Meerakker).
- Aanbevelingen voor beleid (Dr. Cor Oosterwijk en Dr. Jeroen Crasborn).
Na een paneldiscussie werden de resultaten van de tweede serie workshops gedeeld. Alle aanbevelingen worden verder uitgewerkt en later gepubliceerd. De middag werd afgesloten met een (netwerk) borrel en een diner buffet.
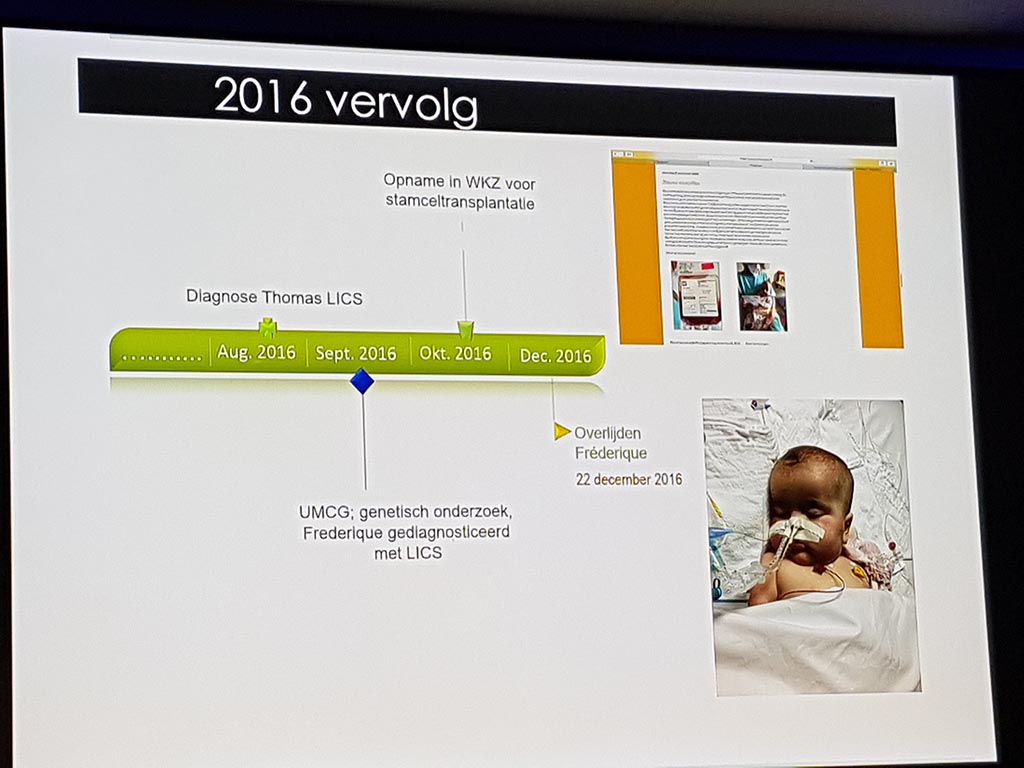
De avond werd geopend met de video ‘Zeldzaam wordt zichtbaar’ en door het persoonlijk verhaal van Mathijs Assink en Dr. Gijs van Haaften. Mathijs heeft beide kinderen verloren aan een ‘nieuwe’ dodelijke longziekte ‘LIC’ (longziekte immuundeficiëntie chromosoombreuk). Na zijn presentatie met onder meer foto’s was het stil in de zaal. Voor meer informatie: https://www.doneeractie.nl/onderzoek-nieuwe-dodelijke-longziekte-bij-kinderen/-4035 Dorien Müller, Dr. Bouke Hazenberg en Koenraad Verhagen vertelden over Amyloïdose waarbij zij de aaneenschakeling van toevalligheden met ons deelden.
Vincent Bijlo (cabaretier, schrijver en columnist) zorgde voor een intermezzo en trad nog een keer op aan het einde van de avond.
Villa Joep deelde met ons hoe zij hun succesvolle fondsenwerving hebben georganiseerd.
Angel award winnaars
Kinderendocrinoloog prof. Anita Hokken (Erasmus MC) ontving een Engel Award voor haar onuitputtelijke inspanningen voor kinderen en jongvolwassenen met het Prader-Willi syndroom. Sinds 2002 is zij zeer betrokken bij deze groep patiënten en hun ouders.
Mevrouw Klaske Faaij-Hofstede ontving een Engel Award voor 10 jaar vrijwillige inzet voor de stichting STOPhersentumoren.nl. Ze verzamelde ruim 5 miljoen euro voor hersenonderzoek, bracht wereldwijd wetenschappers bijeen en stond aan de basis van de nieuwe hersentumorclassificatie welke de WHO in 2016 invoerde.
Het Expertisecentrum Rendu-Osler-Weber in het St. Antoniusziekenhuis in Nieuwegein kreeg een Engel Award omdat het centrum zich al jarenlang nationaal en internationaal onderscheidt vanwege hun enorme expertise en kennis op het gebied van Rendu-Osler-Weber. Patiënten met deze zeldzame en erfelijke ziekte van de bloedvaten bezoeken het centrum voor diagnose, behandeling en advies.
Tenslotte was het rond 21:15 uur tijd voor het uitreiken van de Angel Awards aan mensen die zich bijzonder verdienstelijk hebben gemaakt de categorie patiënt/naaste, medicus/wetenschapper/zorgverlener en overig.
Prof. Dr. Manna Alma
Manna Alma werkt aan het Universitair Medisch Centrum in Groningen en heeft onderzoek gedaan naar de vertraging op het gebied van diagnoses. Hieronder een aantal onderwerpen uit haar presentatie. Volgens de Europese organisatie voor zeldzame aandoeningen Eurordis (www.eurordis.org) wordt de diagnose in het geval van een zeldzame ziekte in 25% van de gevallen tussen de 5 en 30 jaar gesteld. Diagnostische vertraging levert niet alleen gezonddheidsproblemen op maar ook ondoelmatige inzet van voorzieningen van de gezondheidszorg en onzekerheid bij de patiënt en naasten. De duur van diagnosetrajecten loopt uiteen van 0 – 69 jaar.
Onderstaand een overzicht van dergelijke trajecten (duur diagnose en percentage):
- 0 – 1 jaar: 14%
- 1 – 2 jaar: 9%
- 2 – 5 jaar: 17%
- 6 – 10 jaar: 12%
- 11 – 20 jaar: 14%
- langer dan 20 jaar: 31%
In bijna eenderde van de gevallen duurt een diagnose meer dan 20 jaar!
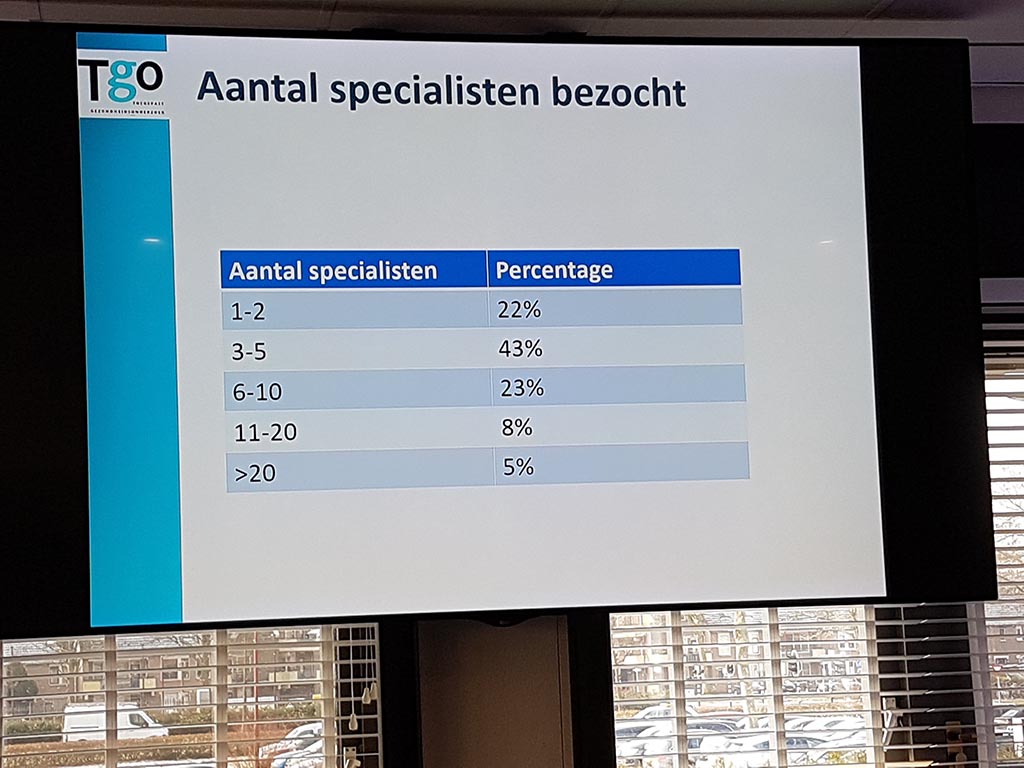
Zij heeft ook onderzoek gedaan naar het aantal medisch specialisten die zijn bezocht gedurende het diagnose traject.
Onderstaand een overzicht van het aantal bezochte medisch specialisten en percentage:
- 1 -2: 22%
- 3 – 5: 43%
- 6 – 10: 23%
- 11 – 20: 8%
- meer dan 20: 5%
Hier wordt duidelijk dat het stellen van een diagnose een multidisciplinaire aanpak vereist waarbij de patiënt bij voorkeur door een heel team van medisch specialisten wordt bekeken gedurende een gezamenlijk spreekuur. Wij passen dit bijvoorbeeld toe in samenwerking met het WEVAR team in Rotterdam.
Het onderzoek leverde ook op dat in 46% van de gevallen een foutieve diagnose is gegeven en dat 56% van de patiënten een verkeerde behandeling heeft gehad (zoals 59% verkeerde medicijnen, 58% verkeerde paramedische zorg en 21% een foutieve operatie). Dit zijn verontrustende cijfers met name voor de patiënt en ook voor de kosten van de gezondheidszorg. De gevolgen van foutieve diagnose zijn voor 57% lichamelijk, 48% psychisch en 39% overige gevolgen.
De beleving van een diagnosetraject is eveneens onderzocht. De belangrijkste bevindingen zijn:
- Ouders voelen zich niet serieus genomen (overbezorgde ouder, onbegrip, verdriet, boos en machteloos).
- Onzekerheid en onwetendheid (de behoefte is duidelijkheid).
- Frustraties (ziekenhuis heeft zaken niet op orde en/of staan tegenover elkaar, onbegrip van de omgeving).
- Machteloos (‘roepende in de woestijn’, ‘achtbaan zonder stuur’).
- Angst en hoop (kind verliezen, verkeerde diagnose: ‘diep van binnen weet je gewoon dat het niet goed zit, maar ja die hoop blijft altijd’).
De gevolgen van een diagnosetraject moeten niet worden onderschat! Hier zijn verschillende partijen bij betrokken:
- Ouders (vermoeidheid door strijd, stress, spanning, schuldgevoelens, spijt en de impact op partnerrelatie en sociale contacten/activiteiten). Als positief kwam naar voren dat de ouders mondiger en weerbaarder waren geworden en het empathisch vermogen was toegenomen.
- Kind (fysiek: onnodig pijn, verzwakt, achteruitgang, ontwikkelingsachterstand. Mentaal: angst voor ziekenhuizen, psychische gevolgen). Te veel gevraagd van het kind. Had een gewoon leven kunnen leiden. Onbegrip van leeftijdsgenoten.
- Zorggebruik (mindere vertrouwen in zorgprofessionals en niet meer naar huisarts).
Conclusie
- De duur van de diagnose kent een grote varatie (14% binnen 1 jaar, 25% binnen 2 jaar en 33% meer dan 20 jaar).
- Voor ouders een periode van onzekerheid, frustraties, machteloosheid.
- Een diagnose betekent voor een kind de mogelijkheid voor een juiste behandeling/aanpak en voor de ouders een handvat om met het kind on te gaan. Een diagnose geeft duidelijkheid over de toekomst.